Acalasia
Curso de Residencias Médicas
Acalasia: Trastorno de la Motilidad Esofágica
La acalasia es una patología neuromuscular crónica caracterizada por la disfunción primaria del esófago, donde se observa una alteración en la relajación del esfínter esofágico inferior (EEI) durante la deglución, acompañada de aperistalsis en el cuerpo esofágico.
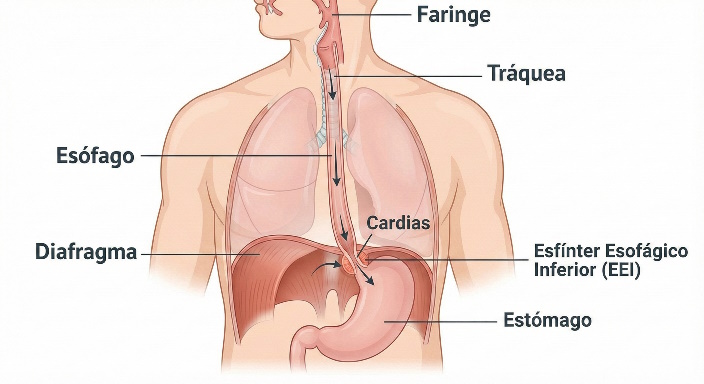
Afecta a ambos sexos por igual, con una incidencia estimada de 1 por cada 100,000 habitantes a nivel global, siendo la segunda causa más frecuente de intervención quirúrgica esofágica. Su prevalencia es mayor en adultos entre 25 y 60 años, aunque puede manifestarse en cualquier grupo etario.
Fisiopatología
El mecanismo subyacente implica la degeneración de las neuronas inhibitorias del plexo mientérico de Auerbach, lo que conduce a un desequilibrio entre la neurotransmisión excitadora (colinérgica) e inhibidora (óxido nítrico y VIP).
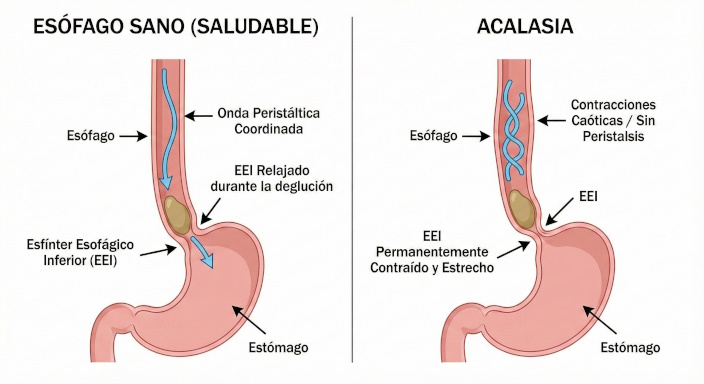
Esto resulta en:
- Hipertonía del EEI en reposo (presiones basales > 45 mmHg).
- Relajación incompleta (< 75% de relajación tras la deglución).
- Pérdida de ondas peristálticas en el cuerpo esofágico, reemplazadas por contracciones no coordinadas.
Etiología
- Acalasia primaria (idiopática): Representa el 90% de los casos, asociada a la disminución de células ganglionares en el plexo mientérico. Estudios sugieren posibles factores autoinmunes o infecciosos (ej. reactivación viral del herpes zóster).
🔒 Solo para usuarios premium
Para acceder a esta funcionalidad necesitas adquirir un plan. Desbloquea todo el contenido y herramientas avanzadas.
Ver Planes✨ ¿Qué incluyen nuestros planes?
Llevalo a practica
Practica este tema con preguntas reales